Wie wird eine Diagnose gestellt?
Die Diagnose der rheumatoiden Arthritis beruht zunächst hauptsächlich auf den klinischen Symptomen, doch ihre Bestätigung und Differenzierung erfordert ergänzende Untersuchungen (Bluttest, Röntgenaufnahmen, Sonographie und MRT).
2010 wurden von einer amerikanisch-europäischen Gemeinschaftskommission (EULAR-ACR) Klassifikationskriterien aufgestellt und veröffentlicht. Die dadurch erleichterte Einschätzung der Arthritis-Patienten ermöglicht eine schnellere Diagnose, die eine geeignete und erstattungsfähige Therapie zulässt.
Das Schlüsselkriterium bleibt die objektive klinische Feststellung von Gelenkschwellungen und/oder Sehnenschwellungen, zumal es häufig zu einer Verwechslung zwischen schmerzhaften polyartikulären Gelenkbeschwerden und einer echten Polyarthritis kommt. Der Gesamtzusammenhang, die Entzündungseigenschaften (nächtliche Schmerzen und Morgensteife) und der Ausschluss anderer Diagnosen sind entscheidend.
Die klinische Diagnose: Untersuchung der Gelenke
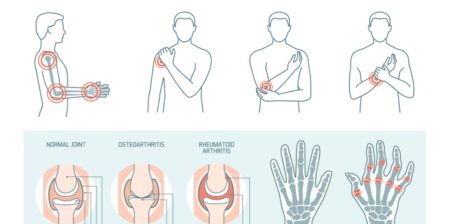
Eine symmetrische Schwellung von mehr als 4 kleinen Gelenken der Hände und der Füße seit über 6 Wochen mit Morgensteife, die länger als 30 Minuten anhält, ist das klassische Ausgangsbild.
Ergänzende Untersuchungen
- Bluttests
Die serologischen Marker (Rheumafaktor und CCP-Antikörper) können bei 50 % der Patienten anfangs negativ ausfallen und bei über 70 % nach einigen Monaten positive Ergebnisse aufweisen.
- Bildgebende Untersuchungen
Die Frühdiagnostik umfasst folgende Bildgebungsverfahren:
- Pulsed-wave Doppler (PWD) zur Darstellung von Synovitiden mit Hypervaskularisierung
- MRT zum Nachweis der Synovitiden, des Knochenmarködems und in manchen Fällen der Erosionen im Frühstadium
- Die Röntgenaufnahmen der Knochen sind im Frühstadium überwiegend unauffällig, weisen aber bei einer unzureichend kontrollierten Erkrankung Anzeichen für Schädigungen auf.
Differentialdiagnose
Der Ausschluss anderer Erkrankungen ist entscheidend.
Die Differentialdiagnose muss sich auf Kristallarthropathien (Gicht und Chondrokalzinose), infektbedingte Erkrankungen des rheumatischen Formenkreises (saisonale Viruserkrankungen, reaktiver Rheumatismus infolge von Darminfektionen oder urogenitalen Infektionen) und auf die degenerativen Erkrankungen des rheumatischen Formenkreises (erosive Arthrose) beziehen.
Zahlreiche Autoimmunerkrankungen, wie z. B. Lupus erythematodes (Schmetterlingsflechte) und das Sjögren-Syndrom weisen während ihres Verlaufs nicht-destruktive Polyarthritis-Schübe auf.
Die Psoriasisarthritis tritt bei 20-30 % der Psoriasis-Patienten auf. Zwischen dem Ausbruch der Hauterkrankung und dem Auftreten den Gelenkbeschwerden liegen mitunter 20 Jahre.
Wir legen Wert darauf, die Wichtigkeit der Früherkennung einer RA zu betonen, denn die Krankheitsprognose steht in direktem Verhältnis zur frühzeitigen Einleitung einer geeigneten Basistherapie.
Abgesehen von der juvenilen Form betrifft die rheumatoide Arthritis nie die Wirbelsäule (mit Ausnahme einer möglichen Lokalisation in der oberen Halswirbelsäule), und chronische Rückenleiden dürfen auf keinen Fall als Anzeichen einer rheumatoiden Arthritis gedeutet werden.
Eine Schädigung der Fingerendgelenke (vgl. Schema) wird bei rheumatoider Arthritis nie festgestellt.
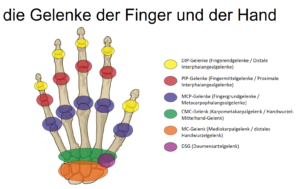
*DIP = Fingerendgelenke (Distale Interphalangealgelenke)
Klassifikationskriterien zur Früherkennung der Rheumatoiden Polyarthritis
EULAR/ACR 2010
| GELENKSCHÄDIGUNG | BEWERTUNG |
|---|---|
| 1 großes Gelenk | 0 Punkte |
2 bis 10 große Gelenke | 1 Punkt |
1 bis 3 kleine Gelenke | 2 Punkte |
4 bis 10 kleine Gelenke | 3 Punkte |
mehr als 10 kleine Gelenke | 5 Punkte |
| DAUER DER ERKRANKUNG | BEWERTUNG |
|---|---|
| Weniger als 6 Monate | 0 Punkte |
Länger als 6 Monate | 1 Punkt |
| SEROLOGIE | BEWERTUNG |
|---|---|
| Rheumafaktor und CCP-Antikörper negativ | 0 Punkte |
Rheumafaktor und / oder CCP-Antikörper schwach positiv | 2 Punkte |
Rheumafaktor und / oder CCP-Antikörper stark positiv | 3 Punkte |
| LABORTESTS | BEWERTUNG |
|---|---|
| CRP und BSG unauffällig | 0 Punkte |
CRP und BSG erhöht | 1 Punkt |
Bei einem Wert von 6 oder mehr wird von einer sehr hohen Wahrscheinlichkeit einer Krankheitspersistenz und einer Erosion ausgegangen.