Mode d’action
À l’intérieur d’un neurone (cellule nerveuse), l’information passe par un courant électrique. Par ailleurs les neurones communiquent entre eux de manière chimique : un premier neurone (le neurone émetteur) libère une substance chimique, appelée neurotransmetteur (p. Ex. dopamine, sérotonine, noradrénaline, glutamate, acétylcholine…) dans l’espace situé entre les neurones ; ces substances se lient aux récepteurs du second neurone (le neurone récepteur) et y déclenchent des réactions qui assurent la continuation de la propagation de l’information.
Les neurotransmetteurs les plus en cause dans la psychose sont la dopamine et dans une moindre mesure la sérotonine.
Selon l’hypothèse de la dopamine, la schizophrénie serait associée à :
- Un excès de dopamine au niveau de certaines régions du cerveau responsables des symptômes positifs ;
- Un déficit de dopamine au niveau d’autres régions qui expliquent les symptômes négatifs.
Ce phénomène très complexe est loin d’être complètement compris. L’illustration suivante se limite à expliquer la situation de l’excès de dopamine.
Cliquez sur l’image pour l’agrandir :
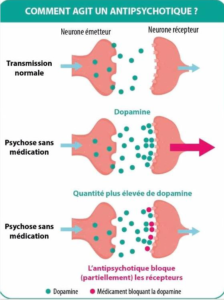
Illustration :
- En l’absence d’un état psychotique, la transmission d’un signal nerveux se fait via une quantité normale de dopamine.
- Dans le cas d’une psychose, la quantité de dopamine est plus élevée et les récepteurs synaptiques du neurone récepteur sont confrontés à une surstimulation.
- Le traitement par antipsychotiques atypiques permet de bloquer certains récepteurs et régularise la transmission
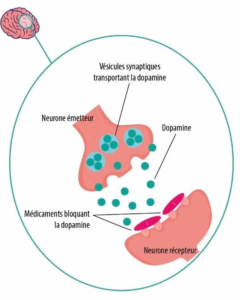
Schéma illustrant le mode d’action des antipsychotiques:
Cliquez sur l’image pour l’agrandir :
Actuellement, on a l’habitude de répartir les antipsychotiques en deux classes :
- les antipsychotiques de 1re génération (appelés antipsychotiques typiques)
- les antipsychotiques de la 2ᵉ génération (appelés atypiques).
Comme tous les antipsychotiques, ceux de la 1. génération bloquent les récepteurs D2 (on parle d’un effet antagoniste sur la dopamine). Le fait que ces récepteurs se trouvent dans plusieurs régions du cerveau explique à la fois leur effet favorable sur les symptômes psychotiques et une partie de leurs effets secondaires comme le syndrome extrapyramidal (tremblement, rigidité) et leur faible activité sur les symptômes négatifs de la maladie. Leur action sur les récepteurs d’autres neurotransmetteurs expliquent d’autres effets secondaires comme la fatigue, la sédation, la sécheresse buccale, …
Les antipsychotiques de la 2ᵉ génération ont un mode d’action plus ciblé, dans le sens que l’intensité de leur effet dépend aussi de la localisation des récepteurs dans le cerveau, ce qui réduit fortement la probabilité d’apparition d’un syndrome extrapyramidal. Comme ils peuvent bloquer d’autres récepteurs, p. ex. ceux de la sérotonine, ils peuvent avoir un effet plus favorable sur les symptômes négatifs. Par contre, ils peuvent provoquer assez fréquemment une prise de poids et des effets secondaires métaboliques.
La réaction d’un patient à un antipsychotique donné n’est pas prévisible. Elle dépend tant du profil d’action du médicament que des caractéristiques du patient : âge, présence d’autres maladies, prise de plusieurs médicaments… Le traitement le plus adéquat est celui qui, grâce à la dose la plus faible, offre le meilleur effet thérapeutique avec un minimum d’effets secondaires. Sa mise en place peut prendre des mois, voire des années dans certains cas.