Die Hüftoperation ist ein in der Regel geplanter chirurgischer Eingriff. Sie erfolgt in einem Operationstrakt, der auf die prothetische und orthopädische Chirurgie abgestimmt und entsprechend eingerichtet ist. Für den Eingriff selbst werden normalerweise 90 Minuten eingeplant, und zwischen der Ankunft im Operationstrakt und der Rückkehr vergehen 150 Minuten.
Ein Team aus medizinischen Fachkräften gewährleistet Ihre Versorgung von Ihrer Aufnahme im Operationstrakt bis zum Aufwachen und darüber hinaus. Dieses Team umfasst meist die Anästhesie-Fachkräfte, bestehend aus einem Anästhesisten und Anästhesie-Pflegekräften, einerseits, sowie die Chirurgie-Fachkräfte bestehend aus Chirurgen und OP-Pflegekräften mit der Bezeichnung ATM Chirurgie, andererseits.
In enger Zusammenarbeit mit dem Chirurgen versorgen die OP-Pflegekräfte den Patienten von seiner Ankunft im Operationssaal bis zur Beendigung des Eingriffs.
Eine Anästhesie-Pflegekraft ist eine Pflegekraft, die auf Anästhesie spezialisiert ist.
Das anwesende OP-Personal besteht aus dem Chirurgen und seinem Assistenten, dem Anästhesisten, einer Anästhesie-Pflegekraft und zwei Pflegekräften.
Vor der Operation
Im Eingangsbereich des Operationstraktes, der auch als „Patienten-Durchgang“ bezeichnet wird, erfolgt Ihre Aufnahme durch eine Pflegekraft oder Pflegeassistentin.
Zu Ihrer Sicherheit werden Ihre Daten (Name, Vorname, Allergien, Anästhesie-Art, Name des Chirurgen usw.) vor dem Eingriff nochmals abgefragt.
Anschließend werden Sie auf den OP-Tisch gelegt und mit den verschiedenen Überwachungsgeräten verbunden (Blutdruck, Herzfrequenz und EKG). Das medizinische Fachpersonal legt eine Infusion, um die Anästhesie einzuleiten.
Nach erfolgter Anästhesie kann mit dem chirurgischen Eingriff begonnen werden.
Während der Operation
Der Eingriff vollzieht sich in mehreren Schritten:
- Prothesenplanung: Bei diesem Schritt werden auf der Grundlage der Abmessungen auf den Röntgenaufnahmen und sonstiger präziser Kriterien die Größe und die Positionierung der Prothese bestimmt.
- Positionierung: Nach erfolgter Anästhesie werden Sie entsprechend dem vorgesehenen Zugangsweg auf dem OP-Tisch positioniert.
- Vorbereitung der Haut: Die Hautstelle, an der die Operation durchgeführt werden soll, wird nach sorgfältiger Desinfektion mit einem sterilen Operationstuch bedeckt.
- Schnitt: Der Schnitt besteht in der Durchtrennung des Gewebes auf der Ventralseite des Knies mithilfe eines Skalpells. Er dient der Freilegung des Kniegelenks. Der Zugang zum Knie erfolgt über den medialen Teil der Patella (Kniescheibe), die zur Seite geschoben wird, um zum Gelenk zu gelangen. Ausführlichere medizinische Erläuterungen des Schnitts finden Sie hier.
- Durchtrennung des Kniegelenks: Der abgenutzte Knorpel sowie das entzündliche Gewebe und die Knochenwülste werden entfernt. Anschließend werden der Femur (Oberschenkelknochen), die Tibia (Schienbein) und die Patella (Kniescheibe) auf die Aufnahme der Prothese vorbereitet.
- Vorbereitung des Femurs, der Tibia und der Patella und Einsatz der Prothese: Der untere Femurteil, d. h. die beiden Condyli (Gelenkfortsätze) und der Tibiakopf, werden durchtrennt. In manchen Fällen wird die Patella ebenfalls durch ein Patella-Implantat ersetzt. Die Knochenschnitte folgen einer präzisen Vorlage, um eine einwandfreie Übereinstimmung mit der gewählten Prothese zu gewährleisten.
- Einsatz der Knieprothese: Die Prothese wird mithilfe von Knochenzement im Knochen verankert, was eine baldige Wiederherstellung der vollständigen Belastbarkeit und eine frühzeitige Rehabilitation des Gelenks ermöglicht.
- Kontrolle der Implantate: Nach der Positionierung der Prothese überprüft der Chirurg das Bändergleichgewicht, die Stabilität und die einwandfreie Zentrierung der Patella bei der Beugung des Knies.
- Schließen der Operationswunde: Nach der Reinigung der Gelenke und dem Legen einer Drainage, die der Ableitung der Nachblutungen dient, wird die Wunde schrittweise genäht. Hierfür können (resorbierbare oder nicht resorbierbare) Fäden oder Klammern verwendet werden.
Zugangswege – die Hauptschnitte
Unter Zugangsweg versteht man den Weg, den der Chirurg nutzt, um zu einem bestimmten Organ oder zu einem bestimmten anatomischen Bereich zu gelangen, in diesem Fall zu Ihrem Hüftgelenk. Über den Zugangsweg kann der Chirurg den operativen Eingriff an Ihnen durchführen. Unsere Chirurgen nutzen zwei verschiedene Zugangswege.
Der posteromediale Zugangsweg
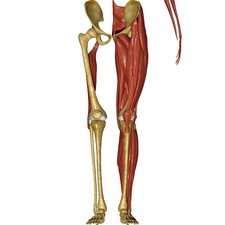
Dieser Zugangsweg führt von hinten zur Hüfte. Der Patient befindet sich auf dem OP-Tisch in Seitenlage. Der Chirurg führt den Hautschnitt auf der Höhe des hinteren Drittels des Trochanter major aus, sodass er zu einem Drittel proximal und zu zwei Dritteln distal zu dessen Spitze verläuft. Nach der Hämostase wird die Fascia lata (eine fibroelastische Membran) aufgeschnitten und die Bursa trochanterica (Schleimbeutel zwischen dem Trochanter major der Hüfte und den daran hängenden Muskeln und Sehnen) teilweise abgetragen.
Die pelvitrochantäre Muskulatur wird freigelegt, und es erfolgt eine pelvitrochantäre Abtrennung der Hüftgelenkskapsel, wobei der Musculus piriformis unversehrt bleibt. Schließlich wird das Hüftgelenk (das zur Hüfte gehörende Gelenk, das den Oberschenkelkopf und die Gelenkpfanne mit einem kugelförmigen Hohlraum im Inneren des Darmbeins, eines lateralen Knochens, der Bestandteil des Beckens ist, verbindet) durch eine gleichzeitige Beugung und Einwärtsdrehung ausgerenkt.
Der anteriore Zugangsweg
Der anteriore Zugangsweg bietet die Möglichkeit, eine Hüftprothese einzusetzen, ohne die Muskeln zu durchtrennen. Bei diesem Zugangsweg kann sich der Patient in Seitenlage oder in Rückenlage befinden. Der Hautschnitt wird anterolateral ausgeführt und verläuft schräg über die Spitze des Trochanter major zur Spina iliaca anterior superior (vorderer oberer Darmbeinstachel). (Die obere Hälfte des Oberschenkelknochens weist zwei Vorsprünge auf, an denen Muskeln und Bänder hängen. Der große Vorsprung wird als Trochanter major bezeichnet und ist nach oben ausgerichtet. Der kleinere Vorsprung mit der Bezeichnung Trochanter minor liegt genau auf der Höhe des Oberschenkelhalses und ist senkrecht zum Femurschaft ausgerichtet.)
Wenn die Hämostase abgeschlossen ist (Vorgang, der den Stillstand der Blutung nach der Durchtrennung eines Gefäßes bestimmt), wird der vordere Rand des Musculus tensor fasciae latae (Schenkelbindenspanner) ermittelt, und die Aponeurose (eine weiße, widerstandsfähige Membran, die Muskeln umhüllt) wird durchtrennt. (Die Fascia lata ist die tiefe Faszie – eine fibroelastische Membran – des Schenkels, welche die Oberfläche der Oberschenkelmuskeln bedeckt.) Anschließend führt der Weg zwischen den Muskeln mit den Bezeichnungen Musculus tensor fasciae latae (Schenkelbindenspanner) und Musculus gluteus medius (mittlerer Gesäßmuskel) hindurch, ohne diese abzutrennen. Die vordere Gelenkkapsel der Hüfte wird freigelegt und vom Chirurgen teilweise entfernt. Schließlich wird das Hüftgelenk durch eine gleichzeitige Beugung und Auswärtsdrehung ausgerenkt.
Nach der Operation
Unmittelbare postoperative Überwachung
Nach dem chirurgischen Eingriff werden Sie in den Aufwachraum verlegt, wo Sie ein paar Stunden lang durchgängig überwacht werden, bevor Sie in Ihr Zimmer zurückkehren. Diese postoperative Überwachung gewährleistet eine optimale Sicherheit nach dem Eingriff.
Die Schmerzbehandlung beginnt während der Operation und wird während der Aufwachphase fortgesetzt, sowie während der Folgetage der Operation. Über ein System mit der Bezeichnung Patient Controlled Analgesia oder PCA (patientenkontrollierte Analgesie) können Sie selbst auf Ihre Schmerzen Einfluss nehmen. Dabei handelt es sich um eine Pumpe, die Ihr Anästhesist zur Linderung der Schmerzen einstellt. Durch Drücken des Knopfes aktivieren Sie die Pumpe, die Ihnen die entsprechende Schmerzmitteldosis verabreicht.
Außerdem tragen Sie eine Drainage, die das Blut absaugt und in einen Behälter ableitet, um die Bildung eines Hämatoms (subkutane Blau- oder Schwarzfärbung infolge eines verletzungsbedingten Blutergusses) zu vermeiden. Die Drainage oder die Pumpe werden je nach Verordnung des behandelnden Arztes nach 1 bis 2 Tagen entfernt.
Sobald Ihr Allgemeinzustand als zufriedenstellend eingestuft wird, werden Sie in Ihr Zimmer zurückgebracht.