Comment établir un diagnostic ?
Le diagnostic de la polyarthrite rhumatoïde est essentiellement clinique au départ et des examens complémentaires (analyses de sang , RX, échographie et IRM) sont nécessaires pour le confirmer et l’affiner.
Des critères de classification ont été élaborés par une commission jointe européenne et américaine (EULAR-ACR) et validés en 2010. Cette classification permet de mieux cerner les patients souffrant d’arthrite inflammatoire et de poser un diagnostic plus rapide permettant une thérapie adaptée et remboursée par les organismes assureurs.
L’élément-clé reste la constatation clinique objective de gonflement articulaire et/ou tendineux puisqu’il y a très souvent confusion entre plaintes douloureuses polyarticulaires et une véritable polyarthrite. Le contexte , les caractéristiques inflammatoires (douleur la nuit et raideur matinale importante) et l’exclusion d’autres diagnostics sont primordiaux.
Le diagnostic clinique : l’examen des articulations
Un gonflement de plus de 4 petites articulations symétriques des mains et des pieds depuis plus de 6 semaines avec raideur matinale de plus de 30 minutes est le tableau initial classique.
Les examens complémentaires
- Les analyses de sang
Les marqueurs sérologiques (facteur rhumatoïde et anti-CCP) peuvent rester initialement négatifs dans 50% des cas pour virer positifs après quelques mois dans plus de 70% des cas.
En savoir plus sur les analyses de sang
Les examens d‘imagerie
L’imagerie précoce comporte :
- l’échographie avec doppler pulsé objectivant des synovites hypervascularisées
- l’IRM montrant les synovites, de l’œdème osseux et parfois des érosions au tout début
- Les radiographies osseuses sont majoritairement normales au début pour montrer les signes de destruction en cas de maladie mal contrôlée
Le diagnostic différentiel
Il est essentiel d’éliminer d’autres maladies.
Le diagnostic différentiel doit être posé avec les rhumatismes microcristallins (goutte et chondrocalcinose), infectieux (viroses saisonnières, rhumatisme réactionnel aux infections intestinales ou urogénitales) et dégénératifs (arthrose érosive).
Bon nombre de maladies auto-immunes comme le lupus et le Gougerot-Sjoegren présentent des poussées de polyarthrite non destructrice durant leur évolution.
Le rhumatisme psoriasique apparaît chez 20-30% des patients souffrant de psoriasis avec parfois 20 ans de décalage entre la maladie cutanée et les signes articulaires.
Il nous importe d’insister sur l’importance du diagnostic précoce de la polyarthrite rhumatoïde puisque le pronostic de la maladie est directement proportionnel à la rapidité d’un traitement de fond adéquat.
La polyarthrite rhumatoïde ne touche jamais le rachis (à l’exception des formes cervicales hautes et juvéniles) et devant des lombalgies chroniques il ne faut surtout pas penser à une polyarthrite rhumatoïde.
L’atteinte des articulations interphalangiennes distales (c. schéma) n’est jamais constatée dans la polyarthrite rhumatoïde
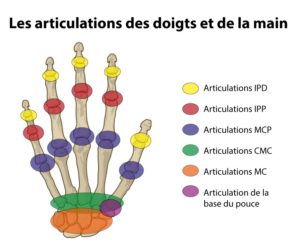
*IPD = inter phalangiennes distales
Critères de classification précoce de la Polyarthrite Rhumatoïde
EULAR/ACR 2010
| ATTEINTE ARTICULAIRE | SCORE |
|---|---|
| 1 grosse articulation | 0 points |
2 à 10 grosses articulations | 1 point |
1 à 3 petites articulations | 2 points |
4 à 10 petites articulations | 3 points |
Plus de 10 petites articulations | 5 points |
| DUREE DE LA MALADIE | SCORE |
|---|---|
| Moins de 6 semaines | 0 points |
Plus de 6 semaines | 1 point |
| SEROLOGIE | SCORE |
|---|---|
| Facteurs rhumatoïdes et anti CCP négatifs | 0 points |
Facteurs rhumatoïdes et/ou anti CCP faiblement positifs | 2 points |
Facteurs rhumatoïdes et/ou anti CCP fortement positifs | 3 points |
| BIOLOGIE | SCORE |
|---|---|
| CRP et VS normales | 0 points |
CRP et VS augmentées | 1 point |
Un score égal ou supérieur à 6 est associé à une probabilité très élevée de persistance de la maladie et d’érosion.



